Среди многих сердечных патологий особого внимания заслуживает кардиосклероз – отклонение, при котором в толще миокарда происходит замещение мышечных волокон рубцовой тканью. Участки с погибшими кардиомиоцитами отличаются по размерам и локализации. Заболевание зачастую возникает на фоне других нарушений и изначально протекает без выраженной симптоматики.
Содержание
Медицинская классификация
Существуют разные виды патологии, исследованием которых занимается патологическая анатомия – наука, изучающая возникающие в организме структурные изменения.
В частности, патанатомия указывает на типы кардиосклероза с учетом распространенности патологического процесса:
- очаговый;
- диффузный.
Первая форма отличается формированием в сердечной мышце рубцов, которые расположены отдельно и могут быть мелкими или крупными. Если пациент перенес обширный инфаркт, зачастую образовываются значительные по размеру участки некроза. Клинические проявления при данном типе зависят от глубины поражения мышцы, величины очагов, их локализации и количества.

Если кардиосклероз вообще не лечить, он может осложниться опасными для жизни состояниями.
Для диффузного (тотального) кардиосклероза характерно равномерное и повсеместное рубцевание тканей, что не дает возможности определить отдельно расположенные участки поражения. Нарушение обычно выявляется после ИБС, а также миокардита инфекционного, аллергического или токсического характера.
Кардиосклероз сердца классифицируют по этиологическому фактору. Соответственно, патология имеет форму:
- Постинфарктную. Ее появление связано с образованием рубцов на месте кардиомиоцитов вследствие инфаркта. Каждый новый приступ увеличивает количество очагов, что вызывает увеличение сердечной мышцы в целях обеспечения нормальной работы органа.
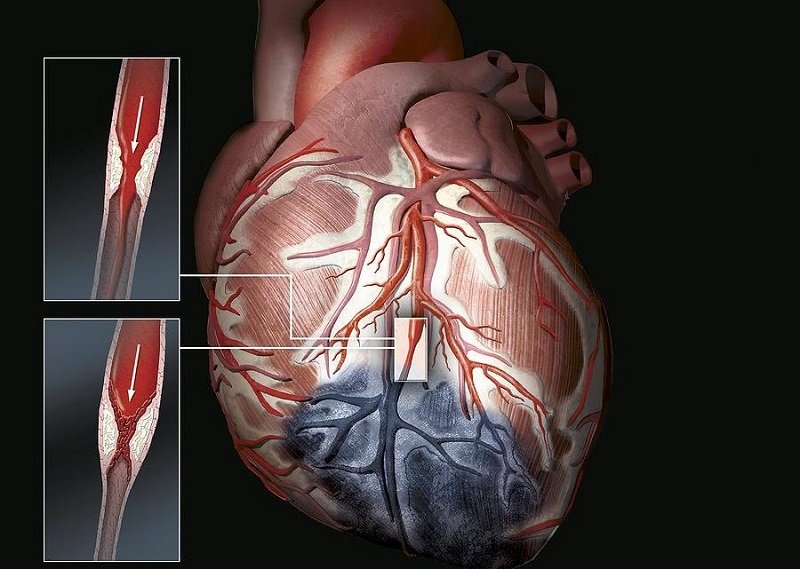
- Атеросклеротическую. Процесс отличается длительностью развития. Патология становится результатом недостаточного питания клеток из-за проблем с кровоснабжением. Главная причина гипоксии – высокое содержание холестерина, сужающего просвет коронарных сосудов.
- Постмиокардитическую. Формируется на фоне воспаления миокарда, которое вызывается различными инфекциями, аллергией на препараты и прочими негативными факторами.
В списке болезней по международной классификации МКБ-10 кардиосклероз не имеет отдельного шифра, но он включен в раздел с кодом I20-I25.
Возможные факторы
Замещение кардиомиоцитов соединительной тканью происходит вследствие определенных причин. Лишь в редких случаях заболевание бывает первичным.
Кардиосклероз развивается из-за:
- стеноза сосудов (уменьшения их просвета), что лишает миокард возможности получать полноценное питание;
- воспалительных процессов в сердечной мышце;
- гипертрофии миокарда и растяжения его стенок.
Риск появления отклонения увеличивается при:
- малоподвижном образе жизни;
- никотиновой и алкогольной зависимостях;
- злоупотреблении вредной пищей;
- чрезмерном прибавлении в весе;
- регулярных и продолжительных интенсивных нагрузках;
- постоянных стрессовых ситуациях;
- наследственной предрасположенности.
Также отмирание клеток миокарда и образование фиброзной ткани не исключается на фоне радиационного излучения, саркоидоза, гемохроматоза и склеродермии.
Клиническая картина
На начальных этапах симптомы, указывающие непосредственно на кардиосклероз, обычно отсутствуют, особенно при неспешном течении патологии. Поэтому людям, которые предрасположены к сердечным нарушениям, полезно знать об этом заболевании: какие признаки свидетельствуют о наличии этой болезни, что такое кардиосклероз в целом и как его лечить.
Проявления зачастую не наблюдаются при очаговой и умеренной диффузной формах, однако без лечения симптоматика становится более заметной. Тот или иной признак кардиосклероза усиливается постепенно, поскольку болезнь склонна прогрессировать.
Одышка и кашель
Учащенное и тяжелое дыхание говорит о наличии сердечной недостаточности, сопровождающей кардиосклероз. Возникновение симптома объясняется нарушением насосной функции сердца, таким образом, кровь не способна нормально циркулировать, возникают застои и нарушение газообмена в легких. Пациент начинает ощущать быструю утомляемость при физических и умственных нагрузках.
Поскольку изменения в миокарде являются необратимыми, одышка беспокоит пациентов постоянно. Изначально она провоцируется тяжелой нагрузкой, а потом появляется даже во время отдыха.

Потеря силы миокарда вызывает одышку.
Кашель – результат переполнения жидкостью стенок бронхов и раздражения кашлевых рецепторов. Обычно не сопровождается выделением мокроты.
Нарушение ритма и усиленное сердцебиение
Если некрозом задеты проводящие импульсы волокна, возникает аритмия, из-за чего ухудшается циркуляция крови и увеличивается риск тромбообразования.
Развитие кардиосклероза может сопровождаться:
- тахикардией;
- брадикардией;
- экстрасистолией.
Приступы усиленного сердцебиения негативно влияют на работу сердца, вызывая кислородную недостаточность и способствуя изнашиванию сердечной мышцы. Тахикардия может спровоцировать потерю сознания.
Отечные процессы и головокружение
Припухлости в области стоп и лодыжек наблюдаются не сразу и свидетельствуют о застоях крови в большом круге кровообращения. Образование отечности характерно для тех мест, где низкое давление и медленный кровоток.
Если кружится голова, значит, присутствует острое кислородное голодание мозга. Оно вызывается выраженной аритмией или резким снижением АД. Из-за головокружения возможны эпизодические обмороки. Это своеобразная защитная реакция, которая позволяет сердцу нормально функционировать при имеющемся количестве кислорода.
Необходимая диагностика
Обнаружить начинающиеся замещения кардиомиоцитов фиброзной тканью достаточно сложно, тем более что пациенты зачастую не обращаются за помощью на ранних этапах заболевания. Больше шансов выявить патологию после перенесенного миокардита или инфаркта, поскольку отмирание клеток мышцы сердца является вполне ожидаемым.
Список диагностических мероприятий представлен:
- Осмотром пациента. Кардиолог или терапевт прибегает к опросу больного, визуальному осмотру, пальпации грудной клетки, перкуссии и аускультации.
- Эхокардиографией (УЗИ сердца). Цель безболезненной и неинвазивной методики – определить, насколько хорошо орган справляется со своими функциями и в каком состоянии находится миокард.
- Электрокардиографией. Помогает оценивать биоэлектрическую активность сердца. Способ используется не только для постановки диагноза, но и в ходе лечения, что позволяет по мере необходимости корректировать схему терапии.
- Рентгенографией. Подобное исследование по причине своей малоэффективности считается необязательным для проведения. Однако иногда с его помощью ставится предварительный диагноз. Если патология находится на поздних стадиях, снимок покажет увеличенный в размерах орган. В некоторых случаях, рентген выявляет наличие аневризм.
- КТ и МРТ. Данные методы отличаются высокой информативностью и способны обнаружить очаги некроза.
- Сцинтиграфией. Предусматривает введение радиоактивных изотопов в кровяное русло с целью выявить нежелательные изменения в миокарде. Если клетки повреждены, изотопы в них накапливаются в незначительных количествах. Когда человек здоров, вещества распределяются равномерно по всей мышце.
Помимо перечисленных способов используются морфометрические. В частности, чтобы подтвердить кардиосклероз, выполняется биопсия миокарда с последующим изучением микропрепарата.
Также требуется прохождение анализов крови и мочи, которые нужны для определения первопричины заболевания. Кроме того, лабораторные исследования дают возможность следить за эффективностью лечения.
Лечебные мероприятия
Кардиосклероз – патология, которую в силу специфики ее развития излечить невозможно, поэтому лечение направлено на:
- предотвращение дальнейшего прогрессирования болезни и осложнений;
- устранение первопричины;
- ликвидацию признаков сердечной недостаточности;
- поддержание трудоспособности больного.
Борьба с проявлениями нарушения осуществляется при помощи консервативных методов и хирургического вмешательства.
Медикаменты подбираются с учетом степени поражения мышцы, возможных побочных эффектов, противопоказаний и возраста.
В целом, назначается прием:
- ингибиторов АПФ (Эналаприла, Каптоприла, Лизиноприла);
- сердечных гликозидов (Дигоксина);
- бета-блокаторов (Бисопролола, Метопролола);
- антагонистов альдостерона (Спиронолактона);
- диуретиков (Фуросемида, Буметанида).
Для предупреждения формирования тромбов прописываются препараты, снижающие густоту крови и препятствующие их агрегации. Также при начальных признаках могут использоваться средства, устраняющие сбои в сердечном ритме.
Для улучшения самочувствия пациента проводится коронарное шунтирование с использованием шунтов или стентирование, предусматривающее установку специального каркаса – стента. При тяжелом течении не исключено имплантация электрокардиостимулятора.
Возможные осложнения
К сожалению, склерозирование клеток миокарда является процессом, который не поддается полному устранению. Мало того, причина смерти пациентов – длительное отсутствие адекватного лечения и обширное поражение кардиомиоцитов.
Зачастую патология осложняется:
- сердечной недостаточностью хронического характера;
- аневризмой;
- аритмией;
- пороками сердца;
- тромбоэмболией.
Даже если удастся ликвидировать первопричину заболевания и остановить его прогрессирование, рубцевание волокон мышцы вызовет неблагоприятные последствия. Поэтому пациентам придется на протяжении всей жизни проявлять особую внимательность к собственному здоровью и при малейших признаках ухудшения идти к врачу.
Профилактика и рекомендации по питанию
Огромную роль в лечебном процессе занимает соблюдение профилактических мероприятий. Другими словами, применение медикаментозных средств окажется неэффективным, если не пересмотреть свой образ жизни.
Ускорить выздоровление и поддерживать функционирование сердца на нормальном уровне можно благодаря:
- Отказу от курения и алкогольных напитков.
- Умеренным физическим нагрузкам.
- Регулярным осмотрам у кардиолога независимо от самочувствия.
- Сохранению внутреннего спокойствия.
Следует вовремя лечить инфекции и другие патологии, которые способны вызвать некроз кардиомиоцитов.
Отдельная тема – питательный рацион при кардиосклерозе. В первую очередь, запрет накладывается на продукты, повышающие холестерин. Также необходимо снизить потребление соли и жидкости. Это позволит уменьшить объем циркулирующей крови, что снимет чрезмерную нагрузку с сердца.

Больные кардиосклерозом должны питаться в рамках диетического стола № 10.
В меню не должно быть:
- копченостей;
- солений;
- животных жиров;
- кофе, крепкого чая;
- шоколада.
Медики советуют питаться крупами, отварным мясом нежирных сортов, фруктами и овощами. Стоит налегать на продукты, содержащие в большом количестве калий (сухофрукты, изюм, бананы).
Коррекция рациона возможна при наличии лишнего веса или чрезмерного истощения. Вопрос о диете необходимо обсудить с лечащим врачом.
Кардиосклероз обычно развивается, как осложнение сердечных патологий или других нарушений, негативно воздействующих на работу важного органа. Клетки миокарда, пораженные некрозом, восстановлению не поддаются, однако процесс можно предупредить или замедлить. Главное, не игнорировать первых проявлений и воздерживаться от самолечения.